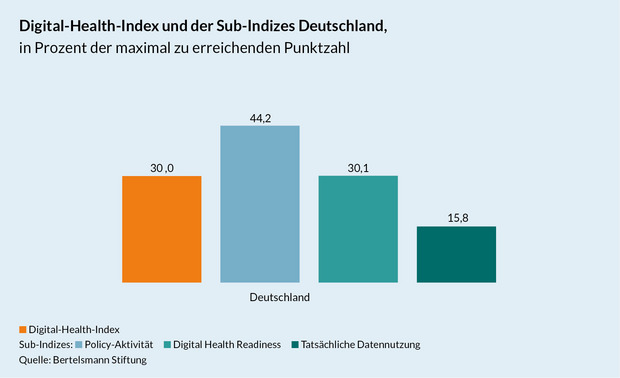
Die Gestaltung des digitalen Wandels in der Gesundheit kommt in Deutschland nur schleppend voran. Im internationalen Vergleich mit 16 anderen Nationen belegen wir nur den vorletzten Platz. Digitale Health-Anwendungen sind bisher kaum in der Regelversorgung angekommen. Immerhin: Der zeitliche Rahmen für die landesweite Einführung der elektronischen Patientenakte ist gesetzlich festgelegt.
Platz 16 von 17: Das ist das Ergebnis der #SmartHealthSystems-Studie, die zeigt, dass Deutschland im Vergleich zu den anderen Ländern einen großen Rückstand hat. Ob elektronische Patientenakte, Patientenkurzakte mit einem Basisdatensatz für Notfälle, elektronische Medikationsliste, E-Rezept oder Gesundheitsinformationsportal: In Deutschland ist bisher keine dieser digitalen Anwendungen national umgesetzt.
Dabei mangelt es hierzulande nicht grundsätzlich an Innovationspotenzial: Viele Projekte wie etwa telemedizinische Schlaganfallversorgung im ländlichen Raum waren in den vergangenen Jahren von Erfolg gekrönt und werden als Angebot in der Gesundheitsversorgung genutzt. Doch meistens handelt es sich um regionale Angebote oder Dienste von einzelnen Versorgern. Derzeit entwickeln und testen beispielsweise mehrere Krankenversicherungen wie etwa die AOK und die Techniker Krankenkasse eigene Systeme für elektronische Gesundheitsakten. Allerdings ist noch offen, wie der Datenfluss von den Systemen der Krankenhäusern und Arztpraxen in die Gesundheitsakten geregelt sein wird.
Immerhin: Das seit 2016 geltende E-Health-Gesetz sieht vor, dass jeder Versicherte in Deutschland ab 2021 einen Anspruch auf eine elektronische Patientenakte (ePA) hat. Darin sollen wichtige Dokumente wie Arztbriefe, Medikationsplan, Datensatz für den Notfall oder Impfausweis gespeichert werden können.
Im Mai 2018 stimmte der Deutsche Ärztetag zudem einer Lockerung des Fernbehandlungsverbots zu. Seither ist eine telemedizinische Versorgung von Patienten grundsätzlich möglich. Allerdings können die einzelnen Landesärztekammern dieser Regelung widersprechen. Deshalb beschränkt sich auch das Angebot für Telemedizin bisher nur auf regionale oder lokale Versorger im Rahmen von Selektivverträgen.
Strategie
Erst seit Inkrafttreten des E-Health-Gesetzes 2016 existiert ein formaler Fahrplan für den Ausbau von Digital Health existiert in Deutschland. Dieses hat den Fokus auf die Telematik-Infrastruktur als digitale Infrastruktur für das Gesundheitswesen gelegt. Eine nationale Digital-Health-Strategie mit verbindlichen Zielen und Richtlinien aber fehlt. Lediglich einzelne Anwendungen werden durch das E-Health-Gesetz geregelt. Einer der wichtigsten ist die elektronische Patientenakte: Versicherte sollen ab dem 1. Januar 2021 einen Anspruch darauf haben. Auch telemedizinische Dienste und die Einführung eines Medikationsplans werden im E-Health-Gesetz geregelt. Die Frist zur Einführung einer Videosprechstunde für Vertragsärzte war auf den 31.7.2017 gesetzt.
Rahmenbedingungen und regulatorische Faktoren
Kompetenzen und Entscheidungen werden auf Bundesebene an die Länder und die gemeinsame Selbstverwaltung delegiert. Eine Institution, die die Digitalisierung des Gesundheitswesens umfassend koordiniert existiert jedoch nicht. Lediglich die gematik bildet eine Art institutionelle Verankerung für digitale Gesundheit. Die Kassenärztliche Bundesvereinigung (KBV), die Kassenzahnärztliche Bundesvereinigung (KZBV) sowie der GKV Spitzenverband nehmen darin die Rolle der Gesellschafter ein. Halten diese bestimmte Fristen für die Einführung der neuen digitalen Anwendungen nicht ein, sieht das E-Health-Gesetz Sanktionen in Form von Haushaltskürzungen vor. Zudem soll die gematik beauftragt werden, die Voraussetzungen für die zusätzlichen technischen Anforderungen der neuen Zugriffs- und Auhtentifizierungsverfahren zu schaffen. Ein spezielles Budget für nationale Digital-Health-Projekte gibt es nicht, auf Länderebene sind begrenzte Geldmittel für E-Health-Initiativen verfügbar.
Erfolgsfaktoren
Bundesgesundheitsminister Jens Spahn hat eine Abteilung für Digitalisierung gegründet. Deren Hauptaufgabe ist es, Schnittstellenprobleme zu beseitigen und die nötigen politischen Grundlagen zu erarbeiten, damit auch telemedizinische Leistungen insbesondere in ländlichen Regionen zum Einsatz kommen können Zudem bereitet das Bundesministerium für Gesundheit derzeit ein Gesetz für den flächendeckenden Einsatz von E-Rezepten vor, das spätestens 2020 in Kraft treten soll.
Weitere Informationen über den Digitalisierungsstand in Deutschland stehen unten zum Download bereit.