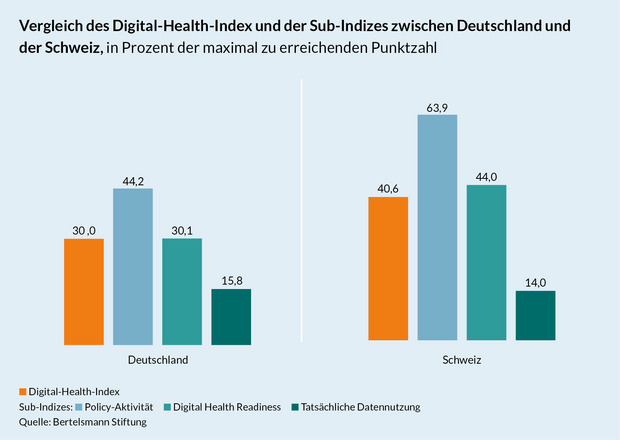
Beim Digital-Health-Index belegt die Schweiz einen der hinteren Ränge. Bedingt durch den starken Föderalismus, erschweren die komplizierten politischen Konstellationen oft die Zusammenarbeit. Dennoch herrscht bei den Zielen und der Umsetzung der nationalen E-Health-Strategie unter den Akteuren Einigkeit - gute Aussichten für den künftigen Fortschritt.
Das Schweizer Gesundheitswesen ist eines der teuersten weltweit: 2015 flossen 11,5 Prozent des Bruttoinlandsprodukts (BIP) in die Gesundheitssparte. Beim Digital-Health-Index landet die Schweiz zusammen mit Frankreich, Deutschland und Polen auf den letzten vier Rängen (Platz 14) - allerdings mit deutlichem Abstand zu Deutschland (Platz 16). Denn obwohl die Schweiz aufgrund der stark ausgeprägten föderalistischen Strukturen stets Rücksicht auf die Eigenständigkeit der Kantone nehmen muss: In Sachen E-Health-Strategie herrscht breite Einigkeit über die nächsten Schritte. Bis Ende 2019 wird die landesweite Umsetzung des elektronischen Patientendossiers (EPD) erwartet.
Strategie
Die nationale E-Health-Strategie der Schweiz wurde erstmals 2007 erlassen und im März 2018 durch die Verabschiedung der „Strategie eHealth Schweiz 2.0“ abgelöst. Darin eingebettet ist das Bundesgesetz über das elektronische Patientendossier EPDG, das seit 2017 in Kraft ist. Das Gesetz verpflichtet Krankenhäuser und Pflegeheime bis 2020 bzw. 2022 auf EPDs umzustellen.
Rahmenbedingungen und regulatorische Faktoren
Die strategische Entwicklung im Gesundheitswesen ist stets ein Gemeinschaftswerk von Bund und Kantonen. Diese haben die Hoheit darüber, wie sie Digital-Health-Projekte in die Praxis umsetzen wollen. Das zentrale Gerüst dafür bildet die nationale E-Health-Strategie, deren Umsetzung durch die vom Bund geschaffene Behörde eHealth Suisse koordiniert wird. Sie ist zudem für die Entwicklung und Zertifizierung von Interoperabilitätsstandards sowie die Datensicherheit zuständig.
Erfolgsfaktoren
In einem fragmentierten System wie der Schweiz spielt eine nationale Digital-Health-Strategie mit zentralen Grundsätzen, die von allen beteiligten Akteuren unterstützt werden, eine essenzielle Rolle. Ebenso wie die verbindlichen Vorgaben durch das EPDG, die einheitlichen Zertifizierungsstandards für EPDs sowie das Koordinationsorgan eHealth Suisse.
Die Kantone setzen eigene EPDs um
Eine Besonderheit der Schweiz ist das stark föderalistisch geordnete politische System - auch im Gesundheitswesen: Die Koordination der Gesundheitsversorgung, etwa die Planung von Spitälern oder Zulassungen von ambulanten Leistungserbringern, auf kantonaler Ebene. Zudem besitzen die vielen Akteure ein hohes Maß an Selbstverwaltung und eigene Kompetenzen.
Doch dass die Umsetzung des EPD auf kantonaler Ebene über autonome Projekte erfolgt, behindert den Fortschritt nicht - im Gegenteil: Die E-Health-Strategie sowie das EPDG stecken einen klar definierten regulativen Rahmen mit zeitlichen Vorgaben und technischen Bedingungen. Innerhalb dessen kann sich jeder Kanton frei bewegen: Über sogenannte EPD-Gemeinschaften und Stammgemeinschaften können Gesundheitsversorger in einem regionalen Verbund den Patienten die Eröffnung und Verwaltung eines persönlichen EPDs anbieten. Zudem können die Gemeinschaften selbst entscheiden, welche IT-Systeme sie verwenden wollen.
Patient entscheidet, welcher Arzt seine Daten sehen darf
Als zentrale Koordinierungsstelle kümmert sich die eHealth Suisse um die Zertifizierung und sorgt für einen einheitlichen Auftritt nach außen. Sie legt auch fest, nach welchen Sicherheitsvorschriften die Patientendaten geschützt werden müssen. Der Patient entscheidet dabei, welchen Ärzten er Zugang zu seinem EPD gewährt.
Dass die Schweiz im aktuellen Digital-Health-Index nur auf den hinteren Rängen landet, liegt daran, dass sich die Implementierung digitaler Gesundheitsdienste wie das EPD, Telemedizin, E-Rezepten oder elektronisches Impfdossier noch in der Einführungsphase befinden. Bisher sind auch nur wenige Spitäler an eine EPD-Gemeinschaft angeschlossen, und in der ambulanten Versorgung halten Hausärzte vorerst Abstand zum EPD, zumal sie nicht verpflichtet sind, es einzuführen.
Dafür belegt die Schweiz im Networked Readiness Index den siebten Platz. Das heißt, es existieren sehr gute politische und technische Voraussetzungen, um die Möglichkeiten der digitalen Transformation in der Gesundheit auch zu nutzen. Damit sind die Aussichten für Digital Health in der Schweiz besser als in vielen anderen Ländern.
Weitere Informationen über den Digitalisierungsstand in der Schweiz stehen unten zum Download bereit.