Die 20 Regionen Italiens agieren weitgehend selbständig - auch bei der Einführung von digitalen Gesundheitsdiensten. Und so variiert der Digitalisierungsgrad stark: Während so manche Region in Sachen E-Health international führend ist, hinken andere noch weit hinterher.
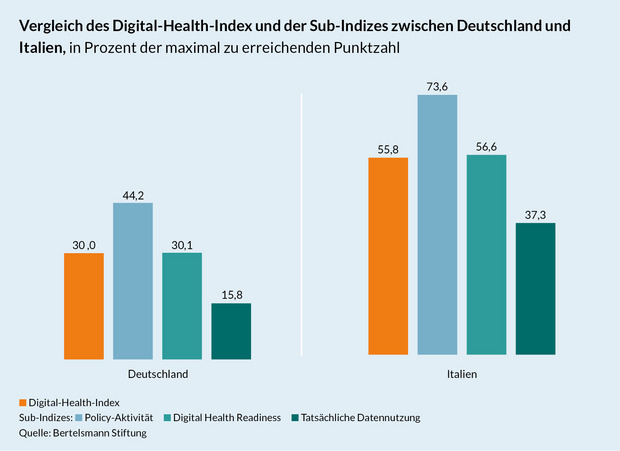
Italienische Bürger aus der Lombardei haben gegenüber Bürgern vieler anderer Regionen einen großen Vorteil: Telemedizin-Leistungen und die elektronische Patientenakte (ePA) gehören bereits zur Gesundheitsversorgung. So könnte die Lombardei in Sachen Digital Health international einen vorderen Platz belegen. Doch insgesamt belegt Italien in unserer Länderstudie nur Rang 12.
Denn so wie in der Lombardei ist es in anderen Regionen Italiens längst nicht. Zwar gibt der Zentralstaat einen strategischen Digital-Health-Rahmen vor: So ist beispielsweise in der nationalen Digital-Health-Agenda Italiens verankert, dass Telemedizin ein integraler Teil der Gesundheitsdienstleistungen werden soll. Und auch die Gesetzgebung erlaubt den Hausärzten, ihre Patienten über telemedizinische Anwendungen zu behandeln.
Doch bei der Umsetzung und Implementierung von digitalen Gesundheitsdiensten agieren die 20 Regionen Italiens weitgehend selbständig, wobei es kaum rechtlich bindende Verpflichtungen gibt. So ist auf regionaler Ebene die Entwicklung von ePA-Systemen unterschiedlich weit entwickelt: In einigen der 20 italienischen Regionen wie die Lombardei sind regionale Systeme für elektronische Patientenakten bereits implementiert, während andere Regionen noch in der Pilotphase stecken oder über keine ePA-Systeme verfügen.
Auch auf nationaler Ebene ist der Ausbau des Digital-Health-Systems begrenzt. Zwar musste jede Gesundheitsorganisation ab 2015 eine elektronische Patientenakte nach bestimmten nationalen Richtlinien anlegen. Eine nationale Patientenakte existiert aber bisher nicht.
Strategie
2004 definierte die Regierung erstmals eine gemeinsame Digital-Health-Politik sowie eine Digital-Health-Architektur. Seit einer Regierungsevaluation ist Digital Health ins Zentrum für die Entwicklungen des Gesundheitswesens gerückt, sodass bis 2012 eine Vielzahl von Gesetzen erlassen und angepasst wurden, um E-Health-Dienste flächendeckend einzuführen. Auch in der nationalen Strategie für digitales Wachstum / digitale Entwicklung 2014 - 2020 sowie in der aktuellen allgemeinen Gesundheitsstrategie Italiens ist der Zustand der Digitalisierung des Gesundheitswesens Kernthema. Ein Ziel: die regionalen Datenbanken in einer einheitlichen nationalen elektronischen Patientenakte zusammenzuführen.
Rahmenbedingungen und regulatorische Faktoren
Für die Implementierung von digitalen Gesundheitsdienstleistungen ist in der nationalen Digital-Health-Strategie ein klares Budget vorgegeben. Zuständig für die Entwicklung und Implementierung von nationalen Strategien ist das Gesundheits- und Wirtschaftsministerium, während die Einführung digitaler Dienstleistungen wie E-Rezepte oder Telemedizin und Gesundheitsportale in die Zuständigkeit der Regionen fallen. Die Verknüpfung findet über das Nationale Gesundheitsinformationsnetzwerk NSIS statt, ein Komitee aus Vertretern des Gesundheitsministeriums sowie der Regionen.
Erfolgsfaktoren
Der Zentralstaat formuliert die Rahmengesetzgebung für Digital Health; die Regionen gestalten die Gesetze genauer aus. Dabei sorgt die nationale Digitalisierungsbehörde NSIS für die Zusammenarbeit zwischen beiden Ebenen. Auf diese Weise wurde beispielsweise das Gesetz zum Verbot von Papierrezepten in Zusammenarbeit mit allen Regionen erarbeitet und auf den Weg gebracht.
Weitere Informationen über den Digitalisierungsstand in Italien stehen unten zum Download bereit.